Υπνική άπνοια: Τύποι, συμπτώματα & διαχείριση

Η υπνική άπνοια συνιστά κατάσταση που χαρακτηρίζεται από επαναλαμβανόμενα, ακούσια διαστήματα διακοπής της αναπνοής κατά τη διάρκεια του ύπνου. Αυτά τα διαστήματα ονομάζονται επεισόδια άπνοιας και συμβάλλουν στη μείωση των επιπέδων οξυγόνου στο αίμα και τη διατάραξη του ύπνου. Αποτέλεσμα αυτής της κατάστασης είναι να επηρεάζεται σημαντικά η ποιότητα του ύπνου και η συνολική υγεία του πάσχοντος ατόμου. Ενδεικτικό σημάδι των επεισοδίων υπνικής άπνοιας είναι το ροχαλητό, το οποίο εμφανίζεται όταν ο αέρας ωθείται να περάσει από το στενό χώρο του ρινοφάρυγγα. Τύποι & αιτιολογία υπνικής άπνοιας Η υπνική άπνοια κατηγοριοποιείται ευρέως σε τρεις τύπους, την αποφρακτική, την κεντρική και τη μικτή υπνική άπνοια. Η αποφρακτική υπνική άπνοια προκαλείται από φυσική απόφραξη του ανώτερου αεραγωγού. Παράγοντες που συμβάλλουν σε αυτήν την απόφραξη είναι η παχυσαρκία, η οποία συμβάλλει στη συσσώρευση εναποθέσεων λίπους γύρω από τον αεραγωγό, αλλά και ορισμένα ανατομικά ζητήματα. Στα ανατομικά αυτά ζητήματα συγκαταλέγονται η υπερτροφία των αμυγδαλών, των αδενοειδών εκβλαστήσεων ή των ρινικών κογχών, η μικρογναθία ή ο οπισθογναθισμός της κάτω γνάθου και το μεγάλο μέγεθος της γλώσσας ή της μαλθακής υπερώας (το μαλακό τμήμα του ουρανίσκου στο πίσω μέρος του λαιμού). Άλλα ανατομικά ζητήματα που συμβάλλουν στην εμφάνιση υπνικής άπνοιας είναι η σκολίωση του ρινικού διαφράγματος ή η ύπαρξη ρινικών πολυπόδων. Αποφρακτική άπνοια ύπνου μπορεί επίσης να εκδηλωθεί λόγω της χαλάρωσης των αναπνευστικών μυών από την υπερβολική κατανάλωση αλκοόλ ή τη λήψη ηρεμιστικών χαπιών. Τέλος, να σημειωθεί πως ορισμένες συνήθειες ή παθήσεις, συμπεριλαμβανομένου του καπνίσματος, που μπορεί να αυξήσει τη φλεγμονή και την κατακράτηση υγρών στον αεραγωγό, και της ρινικής συμφόρησης, που εμποδίζει τη ρινική αναπνοή, μπορούν επίσης να συμβάλουν στην αύξηση των πιθανοτήτων εμφάνισης υπνικής άπνοιας. Η κεντρική υπνική άπνοια από την άλλη πλευρά εμφανίζεται όταν ο εγκέφαλος αποτυγχάνει να στείλει σωστά σήματα στους αναπνευστικούς μύες που ρυθμίζουν την αναπνοή, οδηγώντας σε περιόδους κατά τις οποίες απουσιάζει η αναπνευστική δραστηριότητα. Ο κεντρικός τύπος άπνοιας κατά τη διάρκεια του ύπνου συχνά συνδέεται με υποκείμενες παθήσεις υγείας, όπως καρδιακή ανεπάρκεια, εγκεφαλικό επεισόδιο ή νεφρική ανεπάρκεια. Τέλος, η μικτή άπνοια ύπνου εκδηλώνεται όταν υφίσταται ένας συνδυασμός αποφρακτικής και κεντρικής υπνικής άπνοιας. Συμπτώματα με τα οποία εκδηλώνεται η υπνική άπνοια Τα άτομα που παρουσιάζουν άπνοια ύπνου ροχαλίζουν δυνατά, ενώ εμφανίζουν παύσεις στην αναπνοή που διαρκούν για χρονικό διάστημα άνω των δέκα δευτερολέπτων ενώ κοιμούνται. Το αποτέλεσμα αυτής της κατάστασης είναι η διακοπτόμενη παροχή οξυγόνου προς τον εγκέφαλο και τα λοιπά σωματικά όργανα, γεγονός που επηρεάζει αρνητικά όχι μόνο την ποιότητα του ύπνου αλλά και τη συνολική υγεία του πάσχοντος ατόμου. Μάλιστα, οι ασθενείς με υπνική άπνοια έχουν μεγαλύτερη πιθανότητα να αντιμετωπίσουν καρδιαγγειακά προβλήματα και εγκεφαλικά επεισόδια μακροπρόθεσμα. Τα συμπτώματα με τα οποία εκδηλώνεται η υπνική άπνοια είναι τα εξής: υπνηλία κατά τη διάρκεια της ημέρας σύγχυση κατά το πρωινό ξύπνημα διαρκείς και εντονότεροι πονοκέφαλοι προβλήματα με τη διαχείριση του θυμού και επιθετική συμπεριφορά τάση να ξεχνούν εύκολα έλλειψη αυτοσυγκέντρωσης υπερένταση σε ασθενείς παιδικής ηλικίας Αύξηση των συμπτωμάτων κατάθλιψης Πτώση της απόδοσης στην εργασία ή στο σχολείο Μείωση του ερωτικού ενδιαφέροντος Διάγνωση άπνοιας ύπνου Η διαδικασία διάγνωσης της υπνικής άπνοιας περιλαμβάνει λήψη λεπτομερούς ιατρικού ιστορικού και φυσική εξέταση, κυρίως σε ασθενείς με ημερήσια υπνηλία και ροχαλητό. Το επόμενο βήμα είναι συχνά η διενέργεια απεικονιστικών εξετάσεων όπως η ενδοσκόπηση ρινός και η λαρυγγοσκόπηση, για τον εντοπισμό ανατομικών ζητημάτων. Επιπρόσθετα, η μελέτη ύπνου, το καρδιογράφημα, και το εγκεφαλογράφημα βοηθούν στην ακριβή διάγνωση της πάθησης. Επιλογές διαχείρισης για την υπνική άπνοια Η αντιμετώπιση εστιάζει στην διευκόλυνση της διέλευσης του αέρα στον ανώτερο αεραγωγό κατά τη διάρκεια του ύπνου. Αρχικά, σε περιπτώσεις παχυσαρκίας συνιστάται η απώλεια βάρους. Ευεργετικά λειτουργεί επίσης η διακοπή του καπνίσματος και η εφαρμογή ρινικών αποσυμφορητικών εκνεφωμάτων. Παράλληλα, υφίστανται διάφορες θεραπευτικές προσεγγίσεις ανάλογα με την αιτία της άπνοιας, όπως συσκευές CPAP για τη διατήρηση της αναπνοής κατά τη διάρκεια της νύχτας, βοηθήματα για τη σωστή τοποθέτηση του σώματος κατά τον ύπνο και ειδικοί νάρθηκες για την κάτω γνάθο. Ορισμένα ανατομικά ζητήματα ωστόσο ενδέχεται να χρειαστούν χειρουργική αποκατάσταση. Πιο συγκεκριμένα, ενδέχεται να χρειαστεί επέμβαση στη μύτη ή το φάρυγγα για την αντιμετώπιση ανατομικών παραγόντων που συμβάλλουν στην άπνοια. Οι χειρουργικές επιλογές περιλαμβάνουν: φαρυγγοϋπερωιοπλαστική για την εκτομή τμήματος της διευρυμένης μαλθακής υπερώας ή της υπερτροφικής σταφυλής αμυγδαλεκτομή για την αφαίρεση των υπερτροφικών αμυγδαλών αφαίρεση αδενοειδών εκβλαστήσεων ευθειασμός – πλαστική ρινικού διαφράγματος συρρίκνωση των ρινικών κογχών σε περιπτώσεις υπερτροφίας αφαίρεση πολυπόδων ρινός. Η υπνική άπνοια είναι μια σύνθετη διαταραχή με διάφορες αιτίες, που απαιτεί μια προσαρμοσμένη προσέγγιση ως προς τη διαχείριση. Σε πρώτη φάση, γίνεται προσπάθεια συντηρητικής αντιμετώπισης, ωστόσο εάν παρουσιάζονται ανατομικές ανωμαλίες, η λύση συχνά είναι χειρουργική, καθώς με την αποκατάστασή τους υποχωρεί και η άπνοια ύπνου. Η έγκαιρη διάγνωση και η ολοκληρωμένη διαχείριση είναι ζωτικής σημασίας για τον μετριασμό των δυσμενών επιπτώσεων στην υγεία που σχετίζονται με την συγκεκριμένη κατάσταση. Η Χειρουργός ΩΡΛ Δρ. Όλγα Παπαδοπούλου αποκαθιστά χειρουργικά, σε όποιες περιπτώσεις κρίνεται αναγκαίο, τυχόν ανατομικά ζητήματα που συμβάλλουν στην εμφάνιση επεισοδίων άπνοιας.
Καρκίνος Του Μαστού: Αίτια, Συμπτώματα Και Θεραπεία

Καρκίνος Του Μαστού: Αίτια, Συμπτώματα Και Θεραπεία Ο καρκίνος του μαστού είναι μια απειλητική νόσος που πλήττει πολλές γυναίκες και, αν και λιγότερο συχνά, άνδρες, προκαλώντας αρχικά ελάχιστα συμπτώματα. Είναι απαραίτητο να κατανοήσουμε τις αιτίες, τα συμπτώματα, τις θεραπείες και το ρόλο της κληρονομικότητας στην ανάπτυξη του. Το παρόν άρθρο απαντά σε συχνές ερωτήσεις και ρίχνει φως στις τελευταίες εξελίξεις όσον αφορά τη διάγνωση και τη θεραπεία του. Τι Είναι Ο Καρκίνος Του Μαστού; Ο καρκίνος του μαστού είναι ένας τύπος καρκίνου που προέρχεται συνήθως από τους γαλακτοφόρους πόρους (πορογενές καρκίνωμα) ή τα λόβια (λοβιακό καρκίνωμα), τα οποία είναι υπεύθυνα για την παραγωγή γάλακτος. Με την πάροδο του χρόνου, τα καρκινικά κύτταρα μπορεί να πολλαπλασιαστούν και να σχηματίσουν όγκους. Εάν αφεθούν χωρίς θεραπεία, τα κύτταρα αυτά μπορεί να εισβάλουν σε κοντινούς ιστούς και να εξαπλωθούν ακόμη και σε άλλα μέρη του σώματος, γνωστό ως μετάσταση. Τι Προκαλεί Τον Καρκίνο Του Μαστού; Τα ακριβή αίτια του καρκίνου του μαστού δεν είναι πλήρως γνωστά, αλλά έχουν εντοπιστεί διάφοροι παράγοντες κινδύνου. Αυτοί οι παράγοντες κινδύνου μπορούν να κατηγοριοποιηθούν σε δύο κύριες ομάδες: αυτούς που μπορείτε να ελέγξετε και αυτούς που δεν μπορείτε. Μη τροποποιήσιμοι παράγοντες κινδύνου: Φύλο: Ο καρκίνος του μαστού προσβάλλει κυρίως τις γυναίκες, αν και οι άνδρες μπορούν επίσης να αναπτύξουν τη νόσο Ηλικία: Ο κίνδυνος καρκίνου του μαστού αυξάνεται με την ηλικία, με τις περισσότερες περιπτώσεις να διαγιγνώσκονται σε γυναίκες άνω των 50 ετών Γενετική: Το οικογενειακό ιστορικό καρκίνου του μαστού, ιδίως αν αφορά στενούς συγγενείς, μπορεί να αυξήσει τον κίνδυνο Παράγοντες κινδύνου που μπορούν να τροποποιηθούν: Επιλογές τρόπου ζωής: Το κάπνισμα, η υπερβολική κατανάλωση αλκοόλ και η διατροφή με υψηλή περιεκτικότητα σε λιπαρά έχουν συσχετιστεί με αυξημένο κίνδυνο εμφάνισης καρκίνου του μαστού. Θεραπεία ορμονικής υποκατάστασης (HTR): Η μακροχρόνια χρήση HTR για τα συμπτώματα της εμμηνόπαυσης μπορεί να αυξήσει ελαφρώς τον κίνδυνο. Αναπαραγωγικοί παράγοντες: Η καθυστέρηση της εγκυμοσύνης ή η απόκτηση του πρώτου σας παιδιού μετά την ηλικία των 30 ετών μπορεί να αυξήσει τον κίνδυνο. Σωματική αδράνεια και παχυσαρκία: Το υπερβολικό βάρος ή η παχυσαρκία συνδέεται με μεγαλύτερη πιθανότητα εμφάνισης καρκίνου του μαστου. Σε Ποιες Ηλικίες Εμφανίζεται Ο Καρκίνος Του Μαστού; Ο καρκίνος του μαστού μπορεί να αναπτυχθεί σε οποιαδήποτε ηλικία, αλλά διαγιγνώσκεται συχνότερα σε γυναίκες άνω των 50 ετών. Ο κίνδυνος αυξάνεται με την ηλικία και η πλειονότητα των περιπτώσεων καρκίνου του μαστού εμφανίζεται σε μετεμμηνοπαυσιακές γυναίκες. Ωστόσο, ο καρκίνος του μαστού μπορεί να προσβάλει και γυναίκες ηλικίας 20 και 30 ετών. Οι τακτικές εξετάσεις για τον καρκίνο του μαστού, συμπεριλαμβανομένων των αυτοεξετάσεων και των μαστογραφιών, είναι ζωτικής σημασίας για την έγκαιρη ανίχνευση, ανεξαρτήτως ηλικίας. Ποια Είναι Τα Συμπτώματα Του Καρκίνου Του Μαστού; Ο καρκίνος του μαστού μπορεί να εκδηλωθεί με ποικίλα συμπτώματα, αλλά είναι σημαντικό να σημειωθεί ότι δεν εμφανίζουν συμπτώματα όλοι όσοι πάσχουν από καρκίνο του μαστού. Σε ορισμένες περιπτώσεις, ο καρκίνος του μαστού ανιχνεύεται μέσω συνήθων εξετάσεων πριν γίνουν αντιληπτά τα συμπτώματα. Ωστόσο, στα συνήθη συμπτώματα του καρκίνου του μαστού μπορεί να περιλαμβάνονται: Όγκος ή πάχυνση: Το πιο συνηθισμένο σύμπτωμα είναι η παρουσία ενός ανώδυνου εξογκώματος ή πάχυνσης στο στήθος ή στην περιοχή της μασχάλης. Αλλαγή του μεγέθους ή του σχήματος του μαστού: Οποιαδήποτε ανεξήγητη αλλαγή στο μέγεθος ή το σχήμα του μαστού θα πρέπει να αξιολογείται. Αλλαγές στο δέρμα: Οι δερματικές αλλαγές πάνω ή γύρω από το στήθος, όπως ερυθρότητα, λακκούβες (όψη φλοιού πορτοκαλιού) ή ρυτίδες, μπορεί να είναι ενδεικτικές καρκίνου του μαστού. Αλλαγές στις θηλές: Θα πρέπει να διερευνώνται αλλαγές στη θηλή, συμπεριλαμβανομένης της αναστροφής, της έκκρισης (εκτός του μητρικού γάλακτος) ή μιας θηλής που στρέφεται προς τα μέσα (εισολκή). Πόνος στο στήθος: Αν και ο πόνος στο στήθος συνδέεται συχνότερα με καλοήθεις καταστάσεις, μπορεί μερικές φορές να αποτελεί σύμπτωμα καρκίνου του μαστού. Οίδημα του μαστού: Το ανεξήγητο οίδημα (πρήξιμο) του μαστού, ακόμη και χωρίς εξόγκωμα θα πρέπει να αξιολογηθεί από έναν εξειδικευμένο μαστολόγο. Είναι σημαντικό να θυμάστε ότι αυτά τα συμπτώματα μπορεί επίσης να οφείλονται σε καρκινικές καταστάσεις και ότι δεν είναι όλες οι αλλαγές ή τα εξογκώματα του μαστού ενδεικτικά του καρκίνου του μαστού. Ωστόσο, εάν παρατηρήσετε κάποιο από αυτά τα συμπτώματα, είναι ζωτικής σημασίας να συμβουλευτείτε αμέσως ένα μαστολόγο – χειρουργό μαστού για κλινική εξέταση. Έπειτα, εάν είναι απαραίτητο, θα πρέπει να διενεργηθούν περαιτέρω διαγνωστικές εξετάσεις, όπως η μαστογραφία, υπερηχογράφημα, βιοψία και άμα χρειάζεται, μαγνητική τομογραφία. Η τακτική αυτοεξέταση του μαστού, οι απεικονιστικές εξετάσεις και η επίσκεψη σε εξειδικευμένο μαστολόγο μπορούν να διαδραματίσουν σημαντικό ρόλο στην έγκαιρη διάγνωση του καρκίνου του μαστού, η οποία οδηγεί σε επιτυχή αποτελέσματα της θεραπείας. Εάν έχετε ανησυχίες σχετικά με την υγεία του μαστού σας ή οποιεσδήποτε ασυνήθιστες αλλαγές, είναι καλύτερο να συμβουλευτείτε έναν εξειδικευμένο μαστολόγο – χειρουργό μαστού για σωστή καθοδήγηση. Ποιά Είναι Η Θεραπεία Του Καρκίνου Του Μαστού; Η θεραπεία του καρκίνου του μαστού εξαρτάται από διάφορους παράγοντες, συμπεριλαμβανομένου του σταδίου του καρκίνου, της ιστολογικής ταξινόμησης, του μοριακού τύπου, της κατάστασης υγείας της ασθενούς και των προτιμήσεών της. Οι συνήθεις θεραπευτικές επιλογές περιλαμβάνουν: Χειρουργική επέμβαση Η χειρουργική επέμβαση είναι συχνά το πρώτο βήμα στη θεραπεία του καρκίνου του μαστού. Μπορεί να περιλαμβάνει την αφαίρεση του όγκου, ογκεκτομή, χρησιμοποιώντας τις πιο σύγχρονες τεχνικές ογκοπλαστικής ή ολόκληρου του μαστού, μαστεκτομή, με άμεση αποκατάσταση και διατήρηση της θηλής. Μπορεί επίσης να είναι απαραίτητη η αφαίρεση λεμφαδένων στη μασχαλιαία κοιλότητα στην περίπτωση που ο λεμφαδένας φρουρός είναι διηθημένος. Ακτινοθεραπεία Η ακτινοθεραπεία περιλαμβάνει τη χρήση ακτίνων Χ υψηλής ενέργειας. Συνήθως χρησιμοποιείται μετά τη χειρουργική επέμβαση για την εξάλειψη τυχόν εναπομεινάντων καρκινικών κυττάρων. Χημειοθεραπεία Η χημειοθεραπεία χρησιμοποιεί φάρμακα για να εξαλείψει τα καρκινικά κύτταρα. Σε μερικές περιπτώσεις πραγματοποιείται πριν το χειρουργείο (προεγχειρητική χημειοθεραπεία) είτε μετά το χειρουργείο (μετεγχειρητική ή επικουρική χημειοθεραπεία) Ορμονοθεραπεία Ορισμένοι τύποι καρκίνου του μαστού με θετικούς ορμονικούς υποδοχείς μπορούν να ανταποκριθούν καλά στην ορμονοθεραπεία. Στοχευμενη θεραπεία Οι στοχευμένες θεραπείες είναι φάρμακα που χρησιμοποιούνται σε ορισμένες περιπτώσεις για τη βελτίωση της αποτελεσματικότητας της θεραπείας. Ανοσοθεραπεία Η ανοσοθεραπεία αξιοποιεί το ανοσοποιητικό σύστημα του οργανισμού για να στοχεύσει και να καταστρέψει τα καρκινικά κύτταρα του μαστού. Καρκίνος Του Μαστού Και Κληρονομικότητα Η κληρονομικότητα, ή η επίδραση της γενετικής, παίζει ρόλο στην ανάπτυξη του καρκίνου του μαστού. Ακολουθούν ορισμένα βασικά σημεία για την κατανόηση της σχέσης μεταξύ του καρκίνου του μαστού και της κληρονομικότητας: Οικογενειακό
Εγχείρηση κήλης και ανάρρωση: Τι να προσέξει ο ασθενής
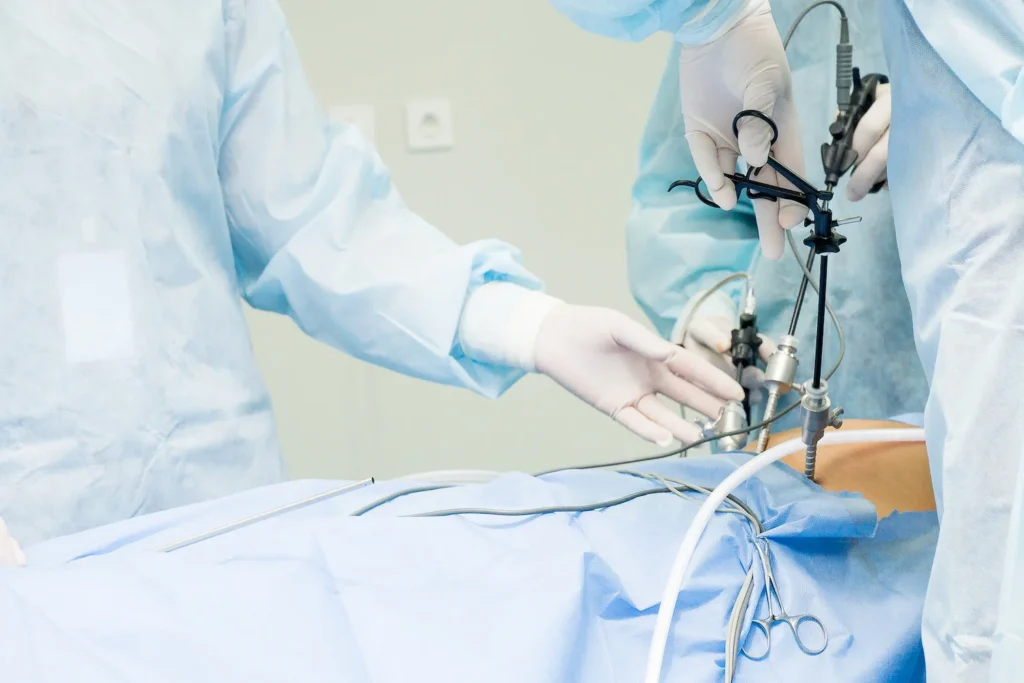
Οι κήλες του κοιλιακού τοιχώματος είναι μια κοινή πάθηση και η χειρουργική επέμβαση για την αποκατάσταση μιας τέτοιας κήλης είναι μια από τις συχνότερα διενεργούμενες επεμβάσεις στη Γενική Χειρουργική. Οι κήλες μπορεί να εμφανιστούν σε διάφορα σημεία του κοιλιακού τοιχώματος, αλλά οι πιο συνηθισμένοι τύποι είναι η βουβωνοκήλη, που εμφανίζεται στη βουβωνική χώρα, η ομφαλοκήλη, που εντοπίζεται γύρω από τον ομφαλό, και η μετεγχειρητική κήλη, η οποία αναπτύσσεται στο σημείο μιας προηγούμενης χειρουργικής επέμβασης στην κοιλιά (κάτω από μια παλιά ουλή δηλαδή). Από τη στιγμή που τίθεται η διάγνωση μιας κήλης τίθεται και η ένδειξη για χειρουργική αποκατάστασή της, καθώς η συντηρητική αγωγή (δηλαδή αποφυγή άρσης βάρους, αντιμετώπιση χρόνιου βήχα και δυσκοιλιότητας κλπ) συνήθως δεν ανακουφίζει επιτυχώς την συμπτωματολογία, δεν θεραπεύει την κήλη και επιπλέον δεν προστατεύει τον ασθενή από την εμφάνιση περαιτέρω επιπλοκών (περίσφιξη και νέκρωση του περιεχόμενου της κήλης). Αρκετές απορίες υπάρχουν βέβαια ως προς την εγχείρηση κήλης και ιδίως την ανάρρωση που ακολουθεί. Παρακάτω, παρέχεται μια λεπτομερής ανάλυση της διαδικασίας ανάρρωσης μετά από τη συγκεκριμένη χειρουργική επέμβαση. Χειρουργικές τεχνικές αποκατάστασης κηλώνΌσον αφορά την αποκατάσταση κηλών, εφαρμόζονται δύο κύριες τεχνικές, η κλασσικού τύπου «ανοιχτή» χειρουργική επέμβαση και η λαπαροσκοπική χειρουργική επέμβαση. Το «ανοιχτό» χειρουργείο αποτελεί παραδοσιακή τεχνική που περιλαμβάνει τη δημιουργία μιας μεγαλύτερης τομής απευθείας πάνω από το σημείο της κήλης. Στη συνέχεια, ο ιστός (ενοδκοιλιακό λίπος, έντερο κ.α.) που προβάλλει διαμέσου του χάσματος των κοιλιακών μυών ωθείται πίσω στη φυσιολογική θέση του και η εξασθενημένη περιοχή ενισχύεται, συνηθέστερα με ένα συνθετικό πλέγμα, για να παρέχει πρόσθετη στήριξη και να μειώσει τον κίνδυνο υποτροπής. Αυτή η προσέγγιση επιτρέπει άμεση πρόσβαση στην κήλη, καθιστώντας την κατάλληλη για πιο σύνθετες κήλες ή κήλες με επιπλοκές (π.χ. περίσφιξη και νέκρωση σπλάχνου) αλλά και σε περιπτώσεις όπου ο ασθενής έχει υποβληθεί σε πολλές επεμβάσεις στην κοιλιακή χώρα και η κατάστασή του δεν επιτρέπει τη λαπαροσκοπική τεχνική. Επίσης, μία μικρή ομφαλοκήλη μπορεί πολλές φορές να αποκατασταθεί πιο εύκολα και γρήγορα με την κλασσική ανοιχτή χειρουργική επέμβαση. Από την άλλη πλευρά, η λαπαροσκοπική αποκατάσταση κήλης με τη μέθοδο ΤΑΡΡ (Trans Abdominal Pre Peritoneal) είναι μια σύγχρονη, ελάχιστα επεμβατική τεχνική. Περιλαμβάνει την πραγματοποίηση 3 μικροσκοπικών τομών μέσω των οποίων εισάγονται 2 ειδικά σχεδιασμένα χειρουργικά εργαλεία και το λαπαροσκόπιο, η κάμερα δηλαδή με την οποία μπορούμε να βλέπουμε στο εσωτερικό της κοιλιάς. Αυτή η μέθοδος επιτρέπει την επιδιόρθωση της κήλης από το εσωτερικό της κοιλιάς τοποθετώντας το πλέγμα κάτω από τις μυϊκές στοιβάδες του κοιλιακού τοιχώματος, αποφεύγοντας τον τραυματισμό των αισθητικών νεύρων της περιοχής. Επιπλέον, δεν χρησιμοποιούνται ράμματα καθώς τα νέας γενιάς πλέγματα έχουν την ιδιότητα να αυτό-καθηλώνονται στην επιθυμητή θέση, με αποτέλεσμα λιγότερο μετεγχειρητικό πόνο και ταχύτερη ανάρρωση. Η λαπαροσκοπική χειρουργική τεχνική είναι ιδιαίτερα επωφελής για ασθενείς με υποτροπιάζουσες κήλες ή για όσους χρειάζονται αμφοτερόπλευρη αποκατάσταση κήλης, καθώς επιτρέπει την αξιολόγηση και αποκατάσταση της κήλης και στις δύο βουβωνικές χώρες μέσα από τις ίδιες 3 μικρές οπές. Και οι δύο τεχνικές χαρακτηρίζονται από υψηλά ποσοστά επιτυχίας και η επιλογή της κατάλληλης εξαρτάται από διάφορους παράγοντες, συμπεριλαμβανομένης της συνολικής υγείας του ασθενούς, των χαρακτηριστικών της κήλης και της κρίσης του χειρουργού. Εγχείρηση κήλης και ανάρρωση μετά το ανοιχτό χειρουργείοΑρχικά, η διαδικασία της ανάρρωσης διαφέρει ανάλογα με την τεχνική που έχει εφαρμοστεί, καθώς το μεγάλο μέγεθος της τομής που απαιτεί το «ανοιχτό» χειρουργείο επεκτείνει το χρονικό πλαίσιο της ανάρρωσης. Η επέμβαση, όμως, στις περισσότερες περιπτώσεις και ανεξάρτητα από τη μέθοδο πραγματοποιείται με γενική αναισθησία, συνεπώς αμέσως μετά το χειρουργείο ο ασθενής μεταφέρεται στην αίθουσα ανάνηψης, όπου παραμένει για λίγη ώρα μέχρι να περάσει πλήρως η επίδραση των αναισθητικών φαρμάκων και να βεβαιωθεί ότι η καρδιοαναπνευστική του λειτουργία έχει επανέλθει στο φυσιολογικό. Συνήθως απαιτείται νοσηλεία μιας ημέρας προκειμένου ο ασθενής να λάβει ενδοφλέβια αντιβιοτική αγωγή και αναλγησία, αλλά και να επανέλθουν οι υπόλοιπες σωματικές λειτουργίες (ούρηση, αφόδευση κλπ) στο φυσιολογικό. Τις πρώτες ημέρες μετά την εγχείρηση κήλης η ανάρρωση εστιάζει στη διαχείριση του πόνου, στη φροντίδα της τομής και στην πρόληψη τυχόν επιπλοκών. Οι ασθενείς συνήθως βιώνουν πόνο και ενόχληση στο σημείο της τομής, το οποίο αντιμετωπίζεται μέσω συνταγογραφούμενων αναλγητικών φαρμάκων. Η διαχείριση του πόνου είναι ζωτικής σημασίας όχι μόνο για την άνεση αλλά και για τη διευκόλυνση της πρώιμης κινητοποίησης, η οποία είναι απαραίτητη για την πρόληψη μετεγχειρητικών επιπλοκών. Η τομή απαιτεί επίσης σχολαστική φροντίδα. Οι ασθενείς λαμβάνουν οδηγίες να διατηρούν την περιοχή καθαρή και στεγνή και να παρακολουθούν για τυχόν ενδείξεις λοίμωξης, όπως αυξημένη ερυθρότητα, πρήξιμο, μετεγχειρητική συλλογή υγρού (seroma) ή αιμάτωμα. Η σωματική δραστηριότητα είναι γενικά περιορισμένη ώστε να αποτραπεί η άσκηση πίεσης στο σημείο της τομής. Ωστόσο, το χαλαρό περπάτημα ενθαρρύνεται για την ενίσχυση της κυκλοφορίας και την προώθηση της επούλωσης. Οι διατροφικές συστάσεις περιλαμβάνουν συχνά τρόφιμα πλούσια σε φυτικές ίνες για την πρόληψη της δυσκοιλιότητας. Κατά τη διάρκεια αυτής της περιόδου, η στενή παρακολούθηση για τυχόν ενδείξεις επιπλοκών, όπως έντονος πόνος, πυρετός ή αλλαγές στην εμφάνιση του σημείου της τομής, είναι απαραίτητη. Εγχείρηση κήλης και ανάρρωση μετά τη λαπαροσκοπική τεχνικήΣτην αρχική μετεγχειρητική περίοδο μετά τη λαπαροσκοπική αποκατάσταση κήλης, οι ασθενείς τυπικά βιώνουν μια πιο εύκολη περίοδο ανάρρωσης σε σύγκριση με την «ανοιχτή» χειρουργική επέμβαση. Λόγω της ελάχιστα επεμβατικής φύσης των λαπαροσκοπικών τεχνικών, οι οποίες περιλαμβάνουν μικρότερες τομές αλλά και λιγότερους χειρισμούς στο σημείο της επέμβασης, οι ασθενείς γενικά αισθάνονται λιγότερο πόνο και δυσφορία, γεγονός που διευκολύνει την ταχύτερη επιστροφή στις κανονικές δραστηριότητες. Επίσης, είναι δυνατόν ο ασθενής να εξέλθει την ίδια μέρα από την κλινική, καθώς χορηγούνται λιγότερα φάρμακα μετεγχειρητικά. Ο πόνος συνήθως υποχωρεί πλήρως την 2η ή 3η εβδομάδα μετά την επέμβαση. Οι μικρότερες τομές της λαπαροσκοπικής τεχνικής τείνουν επίσης να επουλώνονται γρηγορότερα, ενώ το μικρό τους μέγεθος μειώνει τον κίνδυνο επιπλοκών και λοιμώξεων που αφορούν το χειρουργικό πεδίο. Ωστόσο, η προσεκτική παρακολούθηση για ενδείξεις λοίμωξης παραμένει απαραίτητη. Η πρώιμη κινητοποίηση ενθαρρύνεται για την προώθηση της κυκλοφορίας και τη μείωση του κινδύνου επιπλοκών που αφορούν το φλεβικό σύστημα. Ο ασθενής μπορεί να σταθεί όρθιος και να περπατήσει με κάποια ήπια ενόχληση την ίδια ημέρα της επέμβασης. Παρά τη λιγότερο επεμβατική προσέγγιση, οι ασθενείς ενθαρρύνονται να αποφεύγουν τις επίπονες δραστηριότητες και την άρση βαρέων αντικειμένων στην πρώιμη φάση της ανάρρωσης, προκειμένου να
Περιστοματική δερματίτιδα: Πώς να την αντιμετωπίσετε

Παρατηρείτε έντονη ερυθρότητα και μικρά, κόκκινα σπυράκια στην περιοχή γύρω από το στόμα και ανησυχείτε μήπως πρόκειται για ακμή; Πιθανότατα δεν πρόκειται για ακμή, αλλά για περιστοματική δερματίτιδα. Αυτή συνιστά μια ενοχλητική δερματοπάθεια που ομοιάζει με έκζεμα και εκδηλώνεται γύρω από το στόμα. Πρόκειται για μια πολύ συχνή πάθηση του δέρματος και επηρεάζει κυρίως γυναίκες ηλικίας 20 έως 45 ετών με ανοιχτόχρωμο δέρμα. Ωστόσο, δεν αποκλείεται να εμφανιστεί και σε άνδρες αλλά και σε μικρά παιδιά, συχνά μεταξύ 7 μηνών και 13 ετών. Συχνά συγχέεται με τη ροδόχρου νόσο, καθώς οι δύο αυτές δερματοπάθειες ανήκουν στην ίδια κατηγορία δερματοπαθειών φλεγμονώδους αιτιολογίας. Ωστόσο, η κατανομή των δερματικών βλαβών στη ροδόχρου νόσο είναι διαφορετική. Αν και η περιστοματική περιοχή είναι το πιο κοινό σημείο εντόπισης, η περιστοματική δερματίτιδα μπορεί επίσης να εκδηλωθεί και στο δέρμα γύρω από τους οφθαλμούς ή και τη μύτη. Πού οφείλεται η περιστοματική δερματίτιδαΗ ακριβής αιτία της περιστοματικής δερματίτιδας είναι άγνωστη. Για ορισμένους ασθενείς, υπάρχει συσχέτιση μεταξύ της τοπικής χρήσης κορτικοστεροειδών και της εκδήλωσης της πάθησης. Η εφαρμογή τοπικών κρεμών με κορτικοστεροειδή ή υδροκορτιζόνη αλλά και ρινικών ή εισπνεόμενων σπρέι με στεροειδή μπορεί είτε να επιδεινώσει είτε να προκαλέσει την πάθηση. Καταστάσεις όπως η διαταραχή του δερματικού φραγμού μπορεί επίσης να λειτουργήσει ιδιαίτερα επιβαρυντικά. Η επιδερμική δυσλειτουργία αυτή προκαλεί αρχικά αυξημένη ευαισθησία σε εξωγενείς ερεθιστικούς παράγοντες και εκτεταμένη δια-επιδερμική απώλεια νερού, δύο καταστάσεις οι οποίες εντείνουν τη φλεγμονή. Η διαταραχή του δερματικού φραγμού μπορεί να οφείλεται είτε σε υπερβολική χρήση ενεργών συστατικών, όπως η ρετινόλη ή τα απολεπιστικά οξέα, ή σε εφαρμογή έντονων scrub που συχνά προκαλούν μικροτραυματισμούς στην επιφανειακή στιβάδα του δέρματος. Η εκτεταμένη χρήση καλλυντικών προϊόντων με βαριά ή λιπαρή σύσταση μπορεί να πυροδοτήσει την πάθηση. Εκτός από τη διαταραχή του δερματικού φραγμού, τυχόν αλλεργιογόνοι ή ερεθιστικοί παράγοντες, όπως το φθόριο που περιέχεται στην οδοντόκρεμα ή τα οδοντικά σφραγίσματα, ενδέχεται να πυροδοτήσουν την περιστοματική δερματίτιδα. Επιπλέον, μια ανισορροπία στο μικροβίωμα του δέρματος, ιδιαίτερα μια υπερανάπτυξη ορισμένων τύπων μυκήτων ή βακτηρίων, μπορεί επίσης να διαδραματίσει κάποιο ρόλο στην εμφάνιση περιστοματικής δερματίτιδας. Ορμονικές διακυμάνσεις ενδέχεται να συμβάλλουν στην εκδήλωση της συγκεκριμένης δερματοπάθειας, οι οποίες προκύπτουν από τη λήψη αντισυλληπτικών χαπιών, την εγκυμοσύνη και τις προεμμηνορροϊκές εξάρσεις. Ορισμένοι περιβαλλοντικοί παράγοντες, όπως η υπεριώδης ακτινοβολία, η ζέστη και ο άνεμος φαίνεται τέλος να επιδεινώνουν την περιστοματική δερματίτιδα. Συμπτώματα δερματίτιδας στην περιοχή γύρω από το στόμα Αν και τα αίτια είναι ποικίλα, η περιστοματική δερματίτιδα εκδηλώνεται ιδιαίτερα ομοιόμορφα, γεγονός που διευκολύνει την αναγνώρισή της. Η πάθηση εμφανίζεται με έντονη ερυθρότητα, μικρά κόκκινα σπυράκια και μερικές φορές κυστίδια και φλύκταινες, που εμφανίζονται γύρω από το στόμα, αλλά μπορούν επίσης να επεκταθούν στην περιοχή γύρω από τα μάτια αλλά και στο μέτωπο. Το μέγεθος των δερματικών αυτών βλαβών είναι συνήθως μικρότερο από 2 mm έκαστο, ωστόσο ενδέχεται αυτά να συσπειρωθούν σε μεγαλύτερης έκτασης βλάβες. Το δέρμα στη γύρω περιοχή είναι συχνά ξηρό. Εκδηλώνεται επίσης συχνά αίσθημα καύσου ή τραβήγματος του δέρματος, φαγούρα και ευαισθησία του δέρματος. Σπάνια οι ασθενείς αισθάνονται πόνο. Η πιο εκτεταμένης μορφής περιστοματική δερματίτιδα μπορεί να επεκταθεί στο πηγούνι, τα μάγουλα, τα κάτω ή τα άνω βλέφαρα αλλά και το μέτωπο. Επιλογές θεραπείας και διαχείρισης για την περιστοματική δερματίτιδαΗ θεραπεία της περιστοματικής δερματίτιδας επικεντρώνεται στη μείωση της φλεγμονής και στην αποκατάσταση των δερματικών βλαβών. Αρχικά, μια από τις βασικές συστάσεις αντιμετώπισης είναι η διακοπή της εφαρμογής της. Ωστόσο, η διακοπή της τοπικής χρήσης κρεμών με κορτικοστεροειδή ή υδροκορτιζόνη είναι πολύ πιθανό να προκαλέσει αρχικά έξαρση της πάθησης. Εάν συμβεί αυτό, μπορεί να είναι δελεαστική η επανέναρξη της εφαρμογής. Η επανάληψη της εφαρμογής ωστόσο συνεπάγεται προσωρινή μόνο ανακούφιση, ενώ σε βάθος χρόνου θα επιδεινώνει διαρκώς το πρόβλημα. Τα ρινικά, εισπνεόμενα και από του στόματος στεροειδή που είναι απαραίτητα για τη διασφάλιση της υγείας του ασθενούς θα πρέπει να συνεχιστούν, κάτι ωστόσο που θα παρατείνει το χρόνο επούλωσης των δερματικών βλαβών. Το ξέπλυμα του προσώπου και του στόματος μετά τη χρήση ρινικών ή εισπνεόμενων προϊόντων με κορτικοστεροειδή μπορεί να βοηθήσει. Πέρα από τη διακοπή της χρήσης προϊόντων με κορτικοστεροιδή, ήπιες περιπτώσεις περιστοματικής δερματίτιδας μπορούν να αντιμετωπιστούν με: – γενικότερη απλοποίηση της καθημερινής ρουτίνας περιποίησης, με αποφυγή εφαρμογής ενεργών συστατικών όπως η ρετινόλη, η βιταμίνη C ή τα απολεπιστικά οξέα– διακοπή της εφαρμογής ενυδατικών κρεμών με βαριά ή λιπαρή σύσταση και επιλογή ενυδατικών προϊόντων με ελαφριά σύσταση χωρίς συντηρητικά ή πρόσθετα για την ανακούφιση της ξηρότητας του δέρματος– χρήση αντηλιακού με φυσικά φίλτρα επιλογή μιας οδοντόκρεμας χωρίς φθόριο Να σημειωθεί ότι η επίσκεψη σε δερματολόγο είναι απαραίτητη προϋπόθεση για την επιτυχή αντιμετώπιση της πάθησης, καθώς δεν πρόκειται για πάθηση που θα υποχωρήσει από μόνη της. Ένας εξειδικευμένος δερματολόγος είναι σε θέση να προτείνει την κατάλληλη θεραπεία, η οποία συνήθως περιλαμβάνει εφαρμογή τοπικών σκευασμάτων, ενώ δεν αποκλείεται να συστηθεί και λήψη από του στόματος αντιβιοτικών εάν η φλεγμονή είναι εκτεταμένη. Τέλος, η φωτοδυναμική θεραπεία μπορεί να αποδειχθεί ιδιαίτερα ευεργετική. Η Δερματολόγος στο Κολωνάκι Δρ. Θεώνη Ματούλα εφαρμόζει στο Δερματολογικό Ιατρείο της Matoula Clinic μια ολοκληρωμένη προσέγγιση για την αποκατάσταση της περιστοματικής δερματίτιδας, αλλά και κάθε είδους δερματικών παθήσεων.
Ριζίτιδα στον αυχένα: Αίτια & θεραπεία
Η ριζίτιδα αναφέρεται στον πόνο και σε άλλα συμπτώματα όπως μούδιασμα, μυρμήγκιασμα και αδυναμία που προκαλούνται από τον ερεθισμό ή τη φλεγμονή μιας νευρικής ρίζας στη σπονδυλική στήλη και κατά βάση στην αυχενική μοίρα αυτής. Τόσο η ριζίτιδα όσο και η ριζοπάθεια δε συνιστούν αυτοτελείς παθήσεις από μόνες τους, αλλά αντίθετα αναφέρονται στη συμπίεση της ρίζας ενός νεύρου στο νωτιαίο μυελό ή πλησίον του. Ριζίτιδα: ΑίτιαΗ ριζίτιδα στην αυχενική μοίρα της σπονδυλικής στήλης είναι συνήθως αποτέλεσμα συμπίεσης της νευρικής ρίζας στην περιοχή του αυχένα. Τα αίτια είναι πολλαπλά, με κυρίαρχο αιτιολογικό παράγοντα την εκφυλιστική δισκοπάθεια. Καθώς οι μεσοσπονδύλιοι δίσκοι χάνουν την περιεκτικότητά τους σε νερό και την ελαστικότητά τους με την πάροδο του χρόνου, μπορεί να διογκωθούν ή να συμβάλλουν στην εμφάνιση δισκοκήλης, ασκώντας επομένως πίεση στις γειτονικές νευρικές ρίζες. Άλλες αιτίες περιλαμβάνουν: – Ανάπτυξη οστεόφυτων: Τα οστεόφυτα μπορούν να αναπτυχθούν ως αποτέλεσμα της οστεοαρθρίτιδας της σπονδυλικής στήλης, συμπιέζοντας έτσι τις ρίζες των νεύρων. – Στένωση σπονδυλικής στήλης: Η στένωση του σπονδυλικού σωλήνα μπορεί να οδηγήσει σε συμπίεση των νεύρων. – Τραύμα: Οι οξείς τραυματισμοί μπορεί να οδηγήσουν σε κατάγματα ή εξαρθρήματα που ασκούν με τη σειρά τους πίεση στις ρίζες των νεύρων. – Φλεγμονώδεις παθήσεις: Παθήσεις φλεγμονώδους αιτιολογίας όπως η ρευματοειδής αρθρίτιδα και η σπονδυλίτιδα μπορεί να προκαλέσουν φλεγμονή των δομών της σπονδυλικής στήλης, επηρεάζοντας τις ρίζες των νεύρων. – Λοιμώξεις: Σπάνια, λοιμώξεις στην αυχενική μοίρα της σπονδυλικής στήλης μπορεί να οδηγήσουν σε ριζίτιδα. Συμπτώματα ριζίτιδαςΗ πίεση ή ο ερεθισμός των νευρικών ριζών λόγω ριζίτιδας διαταράσσει τη φυσιολογική λειτουργία των νεύρων, οδηγώντας στην εκδήλωση δυσάρεστων συμπτωμάτων. Τα συμπτώματα της ριζίτιδας στην αυχενική μοίρα της σπονδυλικής στήλης εξαρτώνται σε μεγάλο βαθμό από το ποια νευρική ρίζα συμπιέζεται, καθώς κάθε ρίζα αυχενικού νεύρου σχετίζεται με αισθητική και κινητική νεύρωση σε συγκεκριμένες περιοχές του λαιμού, των ώμων, των χεριών και της άκρας χείρας. Το πιο κοινό σύμπτωμα είναι ο πόνος, η ένταση του οποίου μπορεί να ποικίλλει. Ο πόνος μπορεί να ακτινοβολεί από το λαιμό έως τα δάχτυλα. Οι ασθενείς μπορεί επίσης να αισθανθούν κινητική αδυναμία ή αισθητηριακή παραισθησία στους ώμους, τα χέρια ή τις παλάμες. Τα συμπτώματα αυτά θέτουν σημαντικά εμπόδια στην εκτέλεση καθημερινών κινήσεων και δραστηριοτήτων. Επιλογές θεραπείας για τη ριζίτιδαΗ θεραπεία για τη ριζίτιδα στην αυχενική μοίρα της σπονδυλικής στήλης στοχεύει στην αποκατάσταση του υποκείμενου αιτιολογικού παράγοντα που την προκάλεσε. Σε πρώτη φάση, στους ασθενείς συνήθως συστήνεται συντηρητική θεραπεία, η οποία περιλαμβάνει μη στεροειδή αντιφλεγμονώδη φάρμακα (ΜΣΑΦ), κορτικοστεροειδή, μυοχαλαρωτικά για τη μείωση του πόνου και της φλεγμονής και φυσιοθεραπεία. Ωστόσο, εάν το πρόβλημα είναι εκτεταμένο και τα συμπτώματα δεν υποχωρούν, συχνά έχει ένδειξη η χειρουργική αποκατάσταση της υποκείμενης παθολογίας. Στις χειρουργικές επεμβάσεις που μπορούν να πραγματοποιηθούν για την αποκατάσταση της αυχενικής ριζίτιδας είναι η αντικατάσταση αυχενικού δίσκου, η πλήρως ενδοσκοπική δισκεκτομή, η μικροδισκεκτομή και η σπονδυλοδεσία. Ο Νευροχειρουργός Σπονδυλικής Στήλης Δρ. Παναγιώτης Κυριακόγγονας αντιμετωπίζει χειρουργικά την υποκείμενη πάθηση που προκάλεσε τη ριζίτιδα στην αυχενική μοίρα της σπονδυλικής στήλης, με σκοπό την ανακούφιση από τα συμπτώματα και την ανάκτηση της ποιότητας ζωής του ασθενούς.
